澳大利亚研究团队首次在实验室中制造出可移植人类血液干细胞,这项研究成果有哪些实际意义?
发布时间:
2024-09-11 00:26
阅读量:
11
白血病已不再是一个不可治愈的疾病,骨髓移植(造血干细胞移植)对白血病的有效治愈率已经从20%提高到75-80%。
但骨髓移植能否成功的关键就在于HLA(人类白细胞抗原)配型情况。
供者与患者之间的HLA匹配程度越高,移植排斥反应和移植物抗宿主病就越轻,移植成功率就越高;如果匹配度过低,便会发生严重的排斥反应,甚至危及患者的生。
目前骨髓移植一般进行HLA的高分辨配型,是指A、B、C、DR、DQ 5个位点,每个位点均有两个等位基因,也就是10个位点。
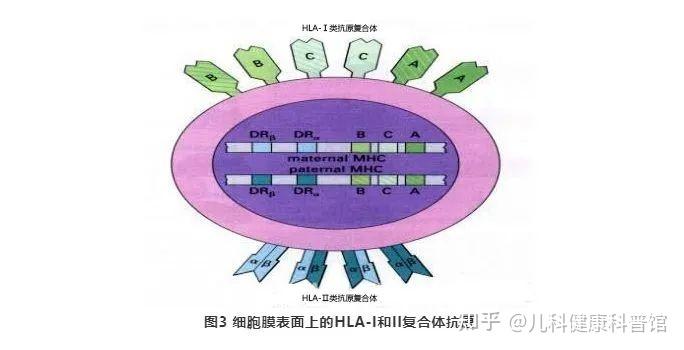
根据遗传概率计算,亲生兄弟姐妹之间全相合的概率只有25%;无血缘关系的人群,全相合的概率则只有十万分之一。
虽然近年来,单倍型相合(半相合)移植发展迅速,几乎让每一位患者都能有骨髓移植的供者。但由于供者和受者之间HLA(人类白细胞抗原)的差异,移植后需要更长的时间来恢复造血功能,同时发生移植物抗宿主病(GVHD)、排斥反应、感染出血并发症等的风险。
本研究的重要意义
造血干细胞往往能给血液病患者“第二次生命”。
一旦此项技术真正应用于临床,那就意味着可利用患者患者身上的任何细胞,重新编程为多功能干细胞,然后再将多功能干细胞转化为特定的造血干细胞用于移植。
而患者自身细胞转化而来的干细胞,相当于就是“自体造血干细胞”,HLA(人类白细胞抗原)配型肯定都是全相合(100%)。其治疗费用方面,可参考目前自体造血干细胞移植的费用,大概在10万左右,远低于异体造血干细胞移植50万左右的治疗费。
此外,由于是“自体造血干细胞”,还可显著降低移植后植物抗宿主病、排异反应、复发等并发症风险,这对于白血病患者来说,无疑是一个巨大的福音。
END
 新公网安备 65010402001845号
新公网安备 65010402001845号